ARTRITE PSORIASICA: COS’È, SINTOMI, CURA
L’artrite psoriasica (AP o acronimo inglese PsA - Psoriatic Arthritis) è una forma di artrite cronica molto complessa, legata strettamente alla psoriasi. Entrambe sono patologie infiammatorie autoimmuni e caratterizzate, quindi, da una risposta anomala del sistema immunitario. Sono entrambe manifestazioni della malattia psoriasica.
A differenza della psoriasi, le cui manifestazioni sono piuttosto evidenti, l’artrite psoriasica non è subito facilmente riconoscibile. Perciò la diagnosi può essere stilata anche parecchi anni dopo la comparsa dei primi sintomi. Sebbene l’artrite psoriasica non sia un “destino segnato” nei soggetti con psoriasi, è ampiamente dimostrato che in 4 pazienti su 10 affetti da psoriasi l’artrite psoriasica si manifesterà nel corso della vita.1-4
In genere le lesioni cutanee della psoriasi compaiono anni prima dell’insorgenza dei sintomi dell’artrite psoriasica.4 Tuttavia, in alcuni casi le manifestazioni cutanee e articolari si presentano contemporaneamente, oppure, più raramente, l’artrite psoriasica precede le lesioni cutanee o resta l’unica manifestazione della malattia.4,5
Le persone con psoriasi al cuoio capelluto o alle unghie o alla pelle nell’area dei glutei possono avere un maggior rischio di sviluppare l’artrite psoriasica.6
Se soffri di psoriasi, la presenza di dolore alle articolazioni potrebbe essere un segno che si è sviluppata l’artrite psoriasica; ma questo non è il solo sintomo a cui devi prestare attenzione.
QUALI SONO I SINTOMI DELL’ARTRITE PSORIASICA
L’artrite psoriasica è caratterizzata da una sintomatologia eterogenea. I sintomi dell’artrite psoriasica possono variare da persona a persona, includono però:7

articolazioni gonfie e dolorose

rigidità generale
e soprattutto al risveglio nel mattino

dolore a tendini o legamenti

eruzioni cutanee e unghie deboli

affaticamento

problemi agli occhi,
ad es. rossore
e disturbi della vista

difficoltà a dormire a causa del dolore e dei fastidi
SOTTOTIPI DI ARTRITE PSORIASICA
L’eterogeneità dei sintomi fa sì che vengano individuati vari sottotipi della patologia:
ARTRITE PSORIASICA ASIMMETRICA
È la più frequente e si riscontra in circa il 60 per cento dei pazienti. Coinvolge generalmente meno di cinque articolazioni, che possono essere grandi (ginocchio) o piccole (mani e piedi). Si associa spesso a infiammazioni di tendini e legamenti.
ARTRITE PSORIASICA SIMMETRICA
Seconda per frequenza – si riscontra nel 15-20 per cento dei pazienti – è caratterizzata da un maggior coinvolgimento a livello articolare e colpisce in particolare mani, piedi e polsi.
ARTRITE PSORIASICA SPONDILITICA
Piuttosto rara – colpisce circa un paziente su 10 – coinvolge la colonna vertebrale e le articolazioni sacro-iliache.
ARTRITE PSORIASICA MUTILANTE
Fortunatamente molto rara: soltanto l’1 per cento dei pazienti con artrite psoriasica è affetto da questa grave forma. Dolorosa e invalidante, si manifesta con deformazioni delle articolazioni di mani e piedi.
ARTRITE PSORIASICA PRINCIPALMENTE DELL’ARTICOLAZIONE INTERFALANGEA DISTALE (DISTAL INTERPHALANGEAL PREDOMINANT - DIP)
Piuttosto rara: colpisce circa il 5 per cento dei pazienti. Di solito colpisce le articolazioni distali delle dita di mani e piedi. È caratterizzata anche da interessamento ungueale.
DITO A SALSICCIOTTO, RIGIDITÀ AL MATTINO E ALTRI CAMPANELLI D’ALLARME
Uno dei segnali più riconoscibili è il cosiddetto dito “a salsicciotto”: le estremità di mani e piedi si gonfiano, provocando dolore e rigidità che si riscontrano con maggior frequenza nelle prime ore del mattino.
Anche la presenza di alterazioni a livello ungueale può essere un campanello d’allarme per un possibile sviluppo di artrite psoriasica.
Inoltre, uno stato infiammatorio di tendini, pianta del piede e schiena rappresenta un ulteriore segnale che può far pensare alla comparsa di artrite psoriasica.
Il consulto repentino con lo specialista di riferimento è di fondamentale importanza per diagnosticare sul nascere l’insorgenza della malattia e per impostare una strategia terapeutica adeguata.
TERAPIE E CURE
La gestione terapeutica dell’artrite psoriasica prevede in prima battuta il coinvolgimento del reumatologo, al quale si affiancherà il dermatologo in caso di compresenza di psoriasi.
In questo caso, spesso frequente, si privilegeranno farmaci che abbiano un’azione combinata sull’infiammazione artritica e sulla patologia cutanea.
ATTENZIONE ALLA DEPRESSIONE
Un aspetto importante da non sottovalutare è rappresentato dalla presenza di disturbi depressivi, che si manifestano maggiormente in soggetti con infiammazioni di tipo cronico, come per esempio la psoriasi.
In questi soggetti il rischio di sviluppare artrite psoriasica aumenta,8 rendendo necessario un controllo accurato del quadro psicologico da parte del dermatologo o del reumatologo.
ARTRITE PSORIASICA E STILI DI VITA: ALIMENTAZIONE, SPORT, ETC.
L’artrite psoriasica non incide sull’aspettativa di vita del paziente, tuttavia può comprometterne la qualità. Così come per buona parte delle malattie, delle abitudini comportamentali corrette e una dieta equilibrata ritardano il rischio di comparsa di artrite psoriasica e ne migliorano il decorso.
Per quanto riguarda il ruolo dell’alimentazione nei pazienti con artrite psoriasica, l’obiettivo sarà quello di mantenere il più possibile il peso nella norma, per non appesantire le articolazioni.
Diversi studi scientifici evidenziano infatti che sovrappeso e obesità promuovono l’infiammazione, aumentando il rischio di sviluppare l’artrite psoriasica.9,10
L’ARTRITE PSORIASICA IN PILLOLE
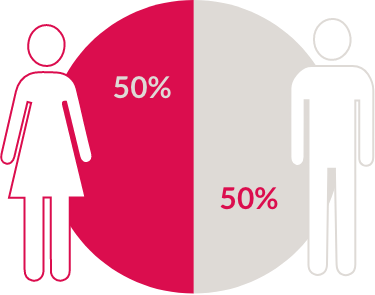
Gli uomini e le donne hanno un rischio uguale di sviluppare la condizione7
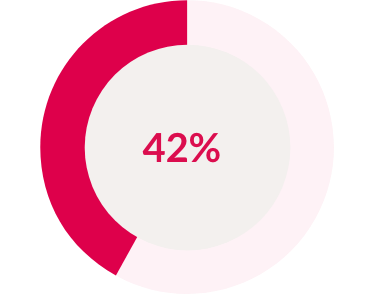
Fino al 42% delle persone affette da psoriasi potrebbe sviluppare la AP7
La malattia di solito compare nelle persone con psoriasi in età compresa tra i 30 e i 55 anni7
Fonti
1. Naldi L et al. Gestione clinica della Psoriasi per il medico di medicina generale e lo specialista ambulatoriale. Pacini ed. 2016.
2. Altomare GF et al. Psoriasi: Linee guida e raccomandazioni SIDeMaST. In: Linee guida e raccomandazioni SIDeMaST. Pacini ed. 2011 - pp. 29-56.
3. Feldman SR et al. Dermatol Online J 2018; 24(10): 13030/qt2m18n6vj.
4. Gladman DD et al. Ann Rheum Dis 2005; 64(Suppl 2): ii14-7.
5. Lloyd P et al. Arthritis 2012; 2012: 176298.
6. Wilson FC et al. Arthritis Rheum 2009; 61: 233-9.
7. The Arthritis Foundation: Psoriatic Arthritis. Consultabile all’indirizzo: http://www.arthritis.org/about-arthritis/types/psoriatic-arthritis/ [ultimo accesso: aprile 2016]. 8. Lewinson RT et al. J Invest Dermatol 2017; 137(4): 828-35.
9. Love TJ et al. Ann Rheum Dis 2012; 71(8): 1273-7.
10. Eder L et al. Ann Rheum Dis 2015; 74(5): 813-7.
ARTROPATIA PSORIASICA: IL PARERE DELL’ESPERTO
Marina Venturini
L’artropatia psoriasica (AP) è una malattia articolare infiammatoria cronica che interessa le articolazioni dello scheletro sia assiale che periferico e può comparire nel 30-40% dei pazienti affetti da psoriasi o con familiarità per psoriasi, manifestandosi prevalentemente tra i 30 e i 50 anni.
Le cause alla base di tale patologia non sono ancora completamente note, tuttavia è ipotizzabile che possa esservi una combinazione di fattori genetici (infatti circa il 40% dei pazienti con AP ha familiarità per psoriasi o AP) e ambientali che concorrano allo sviluppo della malattia. In particolare nella AP vi è una sorta di “attacco” del sistema immunitario verso le articolazioni che ne determina l’infiammazione. Tra i fattori in grado di scatenare tale “attacco” vi sono traumi, eventi stressanti, infezioni, interventi chirurgici ecc.
La psoriasi, se presente, precede generalmente la comparsa della AP, che insorge dopo circa 5-10 anni dall’esordio della psoriasi.
Le forme di psoriasi che maggiormente si associano ad AP interessano peculiari distretti anatomici quali il capillizio, i genitali, il solco intergluteo e le unghie (onicopatia psoriasica), pertanto la presenza di lesioni psoriasiche in tali aree deve essere presa attentamente in considerazione quale possibile “campanello d’allarme” per identificare il paziente psoriasico più a rischio di possibile sviluppo futuro di AP.
L’AP si manifesta tipicamente con la comparsa di dolore, gonfiore e rigidità articolare (in genere al risveglio mattutino) che interessano una o più articolazioni contemporaneamente.
Altre manifestazioni tipiche comprendono gonfiore omogeneo di un dito della mano o del piede (cosiddetto “dito a salsicciotto”) secondario ad infiammazione dell’entesi, ovvero della porzione del tendine che si inserisce sull’osso, tendinite al tendine di Achille o fascite plantare, lombalgia (dolore in corrispondenza delle articolazioni del bacino o del rachide sacrale), onicopatia psoriasica e affaticamento generalizzato.
La malattia ha un decorso cronico caratterizzato da fasi di malattia attiva alternate a periodi di remissione.
QUALI ESAMI FARE PER DIAGNOSTICARE L’ARTRITE PSORIASICA E LA DIFFERENZA RISPETTO ALL’ARTRITE REUMATOIDE
La diagnosi precoce e il trattamento adeguato sono fondamentali per controllare l’infiammazione e limitare il danno articolare, che se non trattato può evolvere verso forme gravi con esiti invalidanti.
Sulla base del sospetto clinico della malattia il paziente viene indirizzato all’esecuzione di esami ematochimici (es. VES, PRC, emocromo, fattore reumatoide, anticorpi anti-citrullina, acido urico), tuttavia tali indagini sono poco specifiche e servono per lo più per escludere altre forme di artrite (es. fattore reumatoide e anticorpi anti-citrullina sono generalmente positivi nell’artrite reumatoide ma non nella AP; l’acido urico è elevato nell’artrite gottosa ma non nella AP).
Di particolare importanza nelle fasi precoci di malattia è l’utilizzo dell’ecografia articolare eseguita sulle articolazioni sintomatiche, poiché in grado di visualizzare precocemente l’infiammazione articolare ancor prima che si instauri il danno articolare radiograficamente visibile tipico delle fasi più avanzate di malattia. Per le forme di AP che interessano la colonna vertebrale e il bacino, l’esame diagnostico principale è costituito dalla risonanza magnetica.
Il trattamento dell’artrite psoriasica prevede un approccio diversificato in base alla gravità della malattia. Nelle forme lievi può essere sufficiente l’impiego di farmaci antinfiammatori non-steroidei (FANS). Nelle forme moderate/gravi non responsive ai FANS si può ricorrere all’utilizzo di farmaci immunosoppressori anti-reumatici modificanti la malattia (DMARD) o, in base alle indicazioni terapeutiche approvate per i singoli medicinali, anche ai farmaci biotecnologici.
Diverse classi appartengono a tale categoria di farmaci e sono accomunate dalla capacità di bloccare in modo selettivo specifiche molecole infiammatorie quali TNF (Tumor Necrosis Factor - fattore di necrosi tumorale)-alpha, IL (Interleukin - interleuchina)-17, IL-12 e IL-23, alla base della patogenesi della malattia, contrastando il danno articolare e intervenendo in tale modo sull’evoluzione della AP. Tali farmaci sono in genere utilizzati anche nella terapia della psoriasi.
Lo sapevi che l’artrite psoriasica fa parte della malattia psoriasica?
↑ Torna su
Fonti
1. Singh JA et al. Special Article: 2018 American College of Rheumatology/National Psoriasis Foundation Guideline for the Treatment of Psoriatic Arthritis. Arthritis Care Res (Hoboken) 2019; 71(1): 2-29.
2. Stiff KM et al. Current pharmacological treatment guidelines for psoriasis and psoriatic arthritis. Expert Rev Clin Pharmacol 2018; 11(12): 1209-18.
3. Perez-Chada LM et al. Measuring psoriatic arthritis symptoms: A core domain in psoriasis clinical trials. J Am Acad Dermatol 2020; 82(1): 54-61.










